Popis prípadu:
47. r. pacient s 2 týždne trvajúcimi bolesťami pod pravým rebrovým oblúkom, nechutenstvom, tmavý močom, subfebrilitami, a priznannou konzumáciou alkoholu bol prijatý na Kliniku infektológie a cestovnej medicíny UPJŠ LF a UNLP za účelom dif. dg.
Pri prijatí bol prítomný ikterus, pavúčikovité névy, hepatomegália a známky ascitu.
Leu: 11,5x109/l, celkový bilirubín: 545 μmol/l, 25 násobné zvýšenie ALT, NH4: 95 μmol/l, ťažká koagulopátia s INR > 3. Mikrobiologické vyšetrenie odhalilo anti HCV pozitivitu, s následným potvrdením virémie: HCV-RNA + genotyp 1.
Priebeh hospitalizácie: Stav sme vyhodnotili ako chronická hepatitída C s prechodom do cirhózy pečene (Child-Pugh C) s akútnou vaskulárnou a parenchýmovou dekompenzáciou spôsobenou alkoholom. Pre závažnú hyperbilirubinémiu a abúzus alkoholu sme zahájili liečbu kortikoidmi (prednison 60mg/deň), iniciálne s dobrým efektom na hodnoty bilirubínu.
Na 14. deň hospitalizácie došlo k zhoršeniu klinického stavu. Pacient udával dýchavicu, mal febrility (38,1°C), auskultačne bolo vľavo oslabenie dýchanie a došlo k progresii vaskulárnej dekompenzácie. Kontrolný laboratórny obraz s leu: 20,1x109/l, Tr: 34,4x109/l, CRP: 32,15 mg/l, PCT 0,74 μg/l. RTG vyšetrenie pľúc dokumentovalo zatienenie s rozmermi 6x5cm nasadajúce na ľavý pľúcny hílus (Obr. 1).
Len prihlásený
Obr. 1: RTG nález.
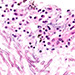
Bola začatá ATB liečba cefotaxímom (3g/deň) pre susp. bakteriálnu pneumóniu. Na 3. deň ATB liečby pre zlý klinický stav bolo realizované HRCT pľúc so záverom dif. dg. nekrotizujúcej pneumónie, bronchogénneho karcinómu pľúc, aspergilózy pľúc, eventuálne fibrokavitárnej TBC (Obr. 2). Pneumológ sa prikláňal k diagnóze bronchogénneho Ca pľúc s nekrotizujúcou pneumóniou za obštrukciou. Úprava ATB na kombináciu cefotaxim, metronidazol a ciprofloxacin. Klinický stav progredoval do septického šoku, pacient bol premiestnený na JIS. Bola nutná vazopresorická podpora (noradrenalín), oxygenoterapia, kortikoidy boli z liečby vynechané. Náledne došlo k rozvoju hepatorenálneho syndrómu. Pacientovi bola podaná i liečba vorikonazolom, avška pacient na ďalší deň exitoval. Histologické vyšetrenie pľúcneho tkaniva post mortem potvrdilo diagnózu invazívnej pľúcnej aspergilózy (Obr. 3).
Len prihlásený
Obr. 2: HRCT pľúc - v segmente S1/2 až S3 sa zobrazuje kondenzácia pľúcneho parenchýmu s obrazom „crazy paving“ a početnými drobnými kavitáciami centrálne a periférne. Veľkosť celého ložiska dosahuje 12x8cm.
Len prihlásený
Obr. 3: Histologický nález invazívnej pľúcnej aspergilózy.
Invazívna pľúcna aspergilóza (IPA) by mala byť vždy zvažovaná u rizikových pacientov. Závažné pečeňové ochorenia, najmä cirhóza pečene, významne zvyšujú riziko rozvoja IPA. Rovnako sú ohrození aj kriticky chorí pacienti na JIS, najmä pri sepse či multiorgánovom zlyhaní (MODS), kde zohráva úlohu CARS (compensatory antiinflammatory response syndrome). Kortikosteroidy pritom výrazne menia klinický obraz aj výsledky sérologických a rádiologických vyšetrení (Tab. 1). Pri každom novom, atypickom pľúcnom infiltráte treba myslieť aj na IPA. Diagnostika ostáva náročná, ale môže pomôcť HRTC a stanovenie galaktomanánu z BAL. Len včasná a adekvátna antimykotická liečba môže znížiť mortalitu.
Len prihlásený
Tab. 1: Rozdielne charakteristiky pľúcnej aspergilózy v závislosti od imunopatologického mechanizmu.
Autori deklarujú, že kazuistiku s identickým obsahom nebudú publikovať v iných domácich alebo zahraničných printových alebo elektronických publikáciách.
Klasifikácia ICD-10:
B44.0 Invazivní plicní aspergilóza
citácia: Štefan Porubčin: Fatálny priebeh invazívnej pľúcnej aspergilózy - stály diagnostický problém. Multimediálna podpora výučby klinických a zdravotníckych odborov :: Portál Lekárskej fakulty Univerzity Pavla Jozefa Šafárika v Košiciach [online] , [cit. 17. 05. 2026]. Dostupný z WWW: https://portal.lf.upjs.sk/clanky.php?aid=629. ISSN 1337-7000.
 Obsah článku podlieha licencii Creative Commons Uveďte autora-Neužívejte dílo komerčně-Nezasahujte do díla 3.0 Česko
Obsah článku podlieha licencii Creative Commons Uveďte autora-Neužívejte dílo komerčně-Nezasahujte do díla 3.0 Česko