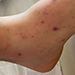
V kazuistike popisujeme prípad 37-ročného pacienta prijatého na Kliniku infektológie a cestovnej medicíny UNLP a UPJŠ LF pre febrilný stav, petechie a rýchlu progresiu poruchy chôdze. Pri prijatí bola suponovaná meningokoková sepsa.
Sú pre vás obrazové kazuistiky užitočné? Požadovali by ste obrazové kazuistiky aj z iných odborov? Máte nejaké pripomienky alebo návrhy na vylepšenie? Prosím, poskytnite nám váš názor vyplnením krátkeho dotazníka.
Kultivačné vyšetrenie likvoru bolo negatívne. Neisseria meningitidis sa potvrdila následne z výteru z nosohltana (PCR) a hemokultúry. Pacientovi bol akútne podaný empiricky cefalosporín 3. generácie s postupným zlepšením klinického stavu. Hospitalizácia sa komplikovala rozvojom reaktívnej artritídy a toxoalergického exantému po podaní metamizolu. Pacient bol preliečený kortikoidmi a antihistaminikami s dobrým efektom. Zápalové parametre a renálne funkcie sa postupne upravili. Po 10 dňoch ATB liečby bol pacient v stabilizovanom stave prepustený do ambulantnej starostlivosti. Tento prípad ilustruje komplexnosť manažmentu meningokokovej sepsy s multiorgánovým postihnutím a potrebu včasnej diagnostiky a intenzívnej liečby.
Popis prípadu:
Anamnéza:
RA: Bezvýznamná
OA: Pacient prekonal bežné detské ochorenia, v súčasnosti sa na nič nelieči.
ÚA: Pacient neuvádza žiadne úrazy.
LA: Pacient neužíva žiadne lieky.
AA: Pri prijatí bola negatívna, ale počas hospitalizácie vzniklo podozrenie na alergiu na metamizol, keď sa u pacienta objavil toxoalergický exantém.
NA: Pacient nefajčí, alkohol konzumuje len príležitostne.
SA: Pacient prevádzkuje kaviarne a býva s manželkou a 15-ročným synom.
EA: Pacient neuvádza kontakt s chorými osobami, nedávne cestovanie, kliešťové uhryznutie ani konzumáciu rizikových potravín. Má tetovanie, ktoré bolo urobené v salóne. Za posledných šesť týždňov nebol v zahraničí.
PA: Pacient nepracuje v rizikovom prostredí, ktoré by mohlo byť spojené so zvýšeným rizikom infekcie.
Zobrazovacie metódy:
CT: Realizované CT mozgu bolo bez patologického nálezu. Neurologické vyšetrenie nepreukázolo deficit.
USG: USG pľúc a abdomenu boli bez patologického nálezu v zmysle objasňujúcej príčiny febrilít.
Laboratórne výsledky:
Terapia:
Realizovaná lumbálna punkcia bola negatívna, likvor bol kultivačne, aglutinačne aj PCR negatívny. Imunoglobulíny, subpopulácie lymfocytov, C3, C4 komplement boli v norme. PCR testom výteru z nosohltanu aj v hemokultúre bola potvrdená Neisseria meningitidis. Chôdza aj klinický stav sa postupne upravil. Antibiotická liečba bola podávaná v celkovej dĺžke 10 dní. Počas hospitalizácie dochádza k rozvoju reaktívnej artritídy pravého kolena (Obr. č. 2). Konzultovaný reumatológ doporučil nesteroidné antiflogistiká. Pri podaní metamizolu došlo k rozvoju celotelového toxoalergického exantému. Podanie steroidov a antihistaminík malo dobrý efekt. Pacient bol v zlepšenom klinickom stave, afebrilný, prepustený do ambulantnej starostlivosti.
Diskusia:
Záver:
Autori deklarujú, že kazuistiku s identickým obsahom nebudú publikovať v iných domácich alebo zahraničných printových alebo elektronických publikáciách.
Klasifikácia ICD-10:
 Obsah článku podlieha licencii Creative Commons Uveďte autora-Neužívejte dílo komerčně-Nezasahujte do díla 3.0 Česko
Obsah článku podlieha licencii Creative Commons Uveďte autora-Neužívejte dílo komerčně-Nezasahujte do díla 3.0 Česko
citácia: Štefan Porubčin, Lenka Balogová, Alena Rovňáková a kol.: Komplikovaný priebeh meningokokovej sepsy s diseminovanou intravaskulárnou koaguláciou a reaktívnou artritídou. Multimediálna podpora výučby klinických a zdravotníckych odborov :: Portál Lekárskej fakulty Univerzity Pavla Jozefa Šafárika v Košiciach [online] , [cit. 18. 05. 2026]. Dostupný z WWW: https://portal.lf.upjs.sk/clanky.php?aid=603. ISSN 1337-7000.